高度近视是如何影响我们的生活
我国的近视发病率高,呈现出低龄化趋势,而且度数比较高,如果度数超过6百度,则成为高度近视,高度近视有可能导致不可逆的视力下降,严重者甚至失明,因此高度近视成为我国第二大致盲原因。最近的调查数据显示,全球约有1.63亿人患高度近视(占总人口的2.7%),而我国青少年的高度近视患病率高达6.69%-38.4%。预计到2050年,世界范围内的高度近视到2050年,世界范围内的高度近视患者将会增长到9.38亿(占总人口的9.8%),我国更是面临严峻挑战。
一般来说高度近视可以分为单纯性高度近视和病理性近视。单纯性高度近视近视度数高,成年后趋于稳定,且不伴有导致不可逆视觉损害的眼底病变;病理性近视近视将终生进展,伴不可逆的视觉损害和眼底病变,并伴有眼轴不断地过度增长(>26.5mm)。
近视的发生受遗传和环境等多因素影响,高度近视受遗传因素影响更为明显,其中比较明确的是病理性近视主要由遗传决定,最常见的遗传方式为常染色体隐性遗传。单纯性高度近视的遗传因素也比较明显,所以父母双方或一方为高度近视,孩子的视力需要注意,从小做好预防与早期筛查。此外一些因素可能诱发高度近视,电子屏普及对视力下降的诱发因素不容忽视,如果本身有高度近视的遗传因素,更应该避免这些诱发因素。
单纯性高度近视近视度数高于600度,青少年期进展迅速,成年后趋于稳定,与一般近视相比,高度近视患者的视疲劳、眼轴增长,眼球突出,可能发生外斜视和玻璃体混浊,似有蚊虫在眼前飞动,可随年龄增长而增多。病理性近视,在单纯性高度近视症状的基础上,会有更严重的视觉损害和眼底病变。与单纯性高度近视相比,病理性近视的近视度数会随着病程进展不断加深,矫正视力也会进行性下降;病理性近视会伴有视野改变,引起视物遮挡感;
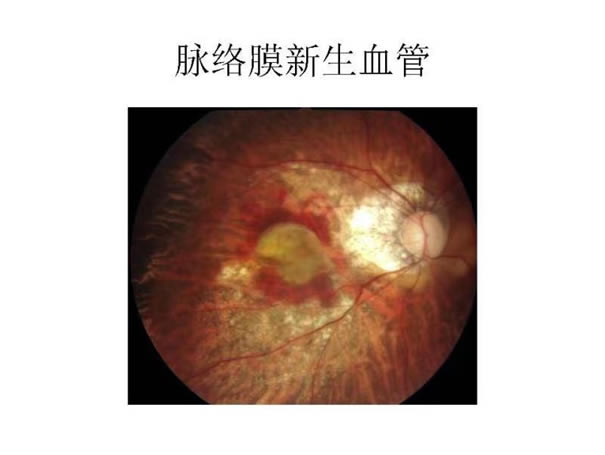
病理性近视并发视网膜脱离的危险性比较高,一旦发生会有视野缺失;当病理性近视并发黄斑变性、黄斑出血或黄斑裂孔时,可出现视物变形。病理性近视可出现继发性色觉异常,常见有蓝色觉及黄色觉异常;病理性近视的光敏感性可能降低,且较矫正视力更敏感。暗适应功能也可出现异常。
高度近视患者确诊后,应更加爱护眼睛,避免一些高危动作,例如跳水,蹦极,过山车等运动,一旦发生视力、视野等突然异常,应及时就诊。
当医生怀疑高度近视时,会更加特别询问近视家族史、既往近视发展史、特殊治疗过程等,同时根据情况安排视力检查、眼压检查等常规检查,还有屈光度检测、眼轴测量、视觉电生理检查、视野检查、眼底照相和眼底血管造影、光学相干断层扫描(OCT)、3D-MRI等。
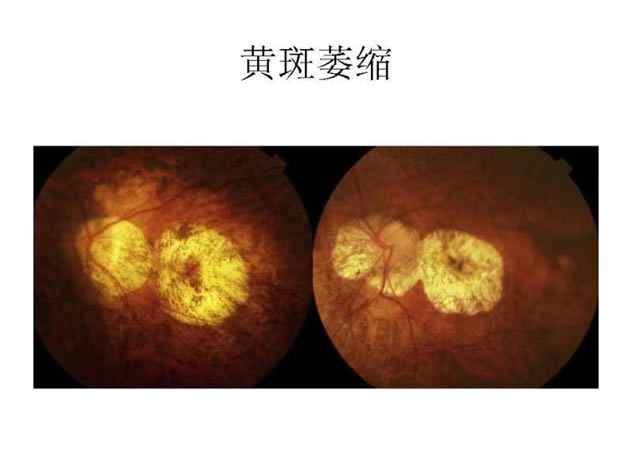
单纯性高度近视多以视力,矫治为主;病理性近视需要近视,治疗、并发症预防及康复训练相结合。
一般治疗包括佩戴框架眼镜、角膜接触镜,但是其由于度数较高,框架眼镜可能有边缘较厚、镜片较重、眼睛外观缩小及视网膜像缩小等问题;由于高度近视的眼球突出明显,在佩戴角膜接触镜时存在不适感的可能性较高,但是这并不代表高度近视不能带角膜接触镜;
病理性高度近视患者的视网膜或眼底存在病变时,应该定期到医院就诊检查眼底病变的变化情况,一旦出现眼底变性,裂孔等病变应及时行眼底激光治疗。
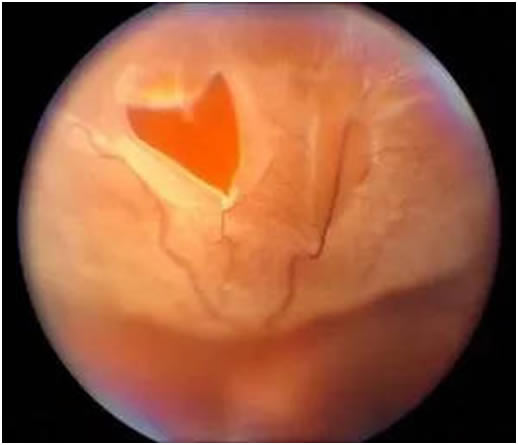
视网膜脱离
高度近视的手术治疗方式与近视的手术治疗方式相同。推荐的屈光不正度数矫正范围为:FSLASIK不超过1200度(-12.00D),SMILE不超过1000度(-10.00D),表层手术不超过800度(-8.00);FDA批准用于ICL术的人工晶状体可矫正1800度(-18.00D)的高度近视。
高度近视发生飞蚊症、视网膜脱离等并发症的危险明显高于普通近视。同时,高度近视患者的眼内血液循环障碍及组织变性发生风险较高,更容易导致白内障、青光眼等并发症。高度近视患者日常应该更加关注病情进展、避免并发症发展、定期复查、急性并发症发生后的及时处理等。高度近视患者必须避免或减少眼部碰撞和激烈运动,可以正常进行游泳、跑步,但需要避免跳水、蹦极等剧烈运动;一些高度近视患者的矫正视力不佳的时候,应该注意家庭内布置的防护,避免因视力不佳导致的摔伤、碰撞的伤害;帮助高度近视患者减轻心理焦虑,积极面对疾病并科学诊治
遇到眼前有闪光感觉时,必须尽快就医,检查视网膜是否有裂孔;已发现眼底病理改变的高度近视患者需要定期进行眼底检查。



